
在宅で過ごしたいと考えたとき、「痛みが強くなったらどうしよう」「夜間や休日はどうなる?」「家族だけで支えられる?」など、先の見通しが立たず不安になる方は少なくありません。台東区・浅草橋周辺で、がんの在宅療養を検討している方へ向けて、痛みのコントロールの考え方と、訪問診療でご相談いただける内容を当院の体制も交えてまとめます。
※症状や治療方針、対応範囲は病状・治療段階・医療機関の体制により異なります。具体的には主治医・訪問診療の医師へご相談ください。
がん 訪問診療の在宅緩和ケアとは
緩和ケアは“終末期だけ”に限らない考え方
緩和ケアは、がんそのものや治療に伴うつらさ(痛み、息苦しさ、吐き気、不眠、不安など)を和らげ、日々の過ごしやすさを整えるためのケアです。
終末期だけのものではなく、必要に応じて早い段階から取り入れる場合もございます。
「今つらいことを少しでも軽くしたい」「自宅での生活を続けたい」といったご希望があるときも、まずは遠慮なくご相談ください(受け方や支援内容は病状や体制により異なります)。
在宅で受けられる支援の全体像(医師・看護・薬・介護の連携)
在宅の緩和ケアは、訪問診療(医師)に加え、訪問看護、在宅対応の薬局、ケアマネジャー、介護サービスなどと連携して進むことが一般的です。
在宅緩和ケアでの「痛みのコントロール」基本の考え方
痛みの伝え方が、調整の精度を上げる
痛みの調整は、「我慢する」よりも「どんな痛みか」を具体的に共有することで、より適切な調整につながりやすくなります。例えば次の点をメモしておくと役立ちます。
・痛みの強さ(0〜10など)
・いつ強いか(動くとき/夜間/食後など)
・場所、広がり
・性質(ズキズキ/締め付ける/焼けるよう 等)
・薬の使用後の変化(効くまでの時間、副作用)
痛み止めの調整は“合う形を探す”イメージ
がんの痛みでは、状況によって医療用麻薬(オピオイド鎮痛薬)を含むお薬で調整する場合がございます。
便秘、吐き気、眠気などの副作用が出ることもあるため、気になる症状は早めにお知らせください。
※お薬は自己判断で増減・中止せず、医師の指示のもとで調整していきます。
痛み以外のつらさも、相談対象になり得る
在宅緩和ケアは痛みだけでなく、息苦しさ、吐き気、食欲低下、だるさ、不眠、不安などのつらさも含めて相談されることがあります。
「こんなこと相談していいのかな」と迷う内容ほど、まずは共有していただくことが大切です。
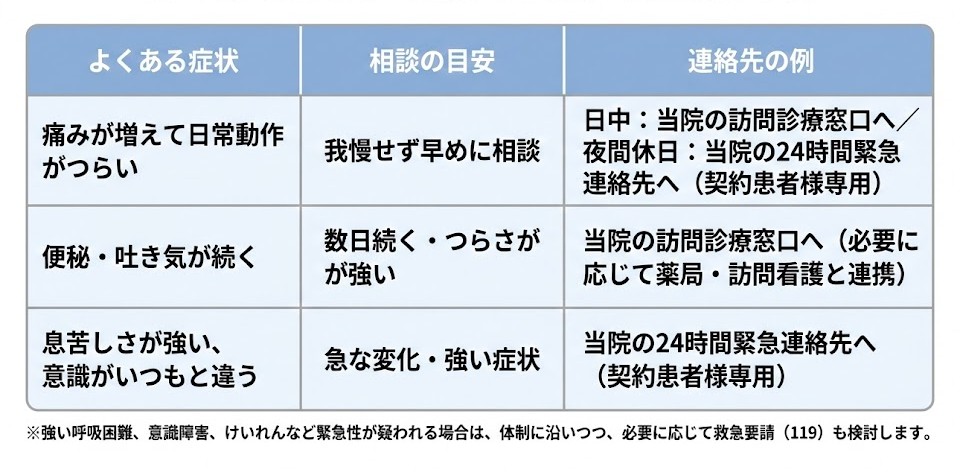
終末期の在宅療養を考えるときに大切なこと
ここでいう「終末期」は、病状や治療段階により捉え方が異なります。今後の過ごし方を考える場面として、一般的な確認ポイントをまとめます。
・訪問頻度の目安(定期+必要時の考え方)
・症状変化時の連絡方法(夜間・休日含む)
・訪問看護や病院との連携の有無・役割分担
・緊急時の方針(受診・搬送の判断の考え方)
・看取りについて相談できるか(希望の確認の進め方)
人生会議(ACP)は「共有しやすくする」ための考え方
厚生労働省は「人生会議(ACP)」として、今後の医療やケアについて本人の価値観を周囲と共有することを呼びかけています。
在宅療養では、急な変化があったときに、本人・家族・医療者の間で方針を共有しやすくなることがあります。
当院でも、いま大切にしたいこと(痛みのこと、過ごし方、緊急時の希望など)を伺いながら、無理のない範囲で一緒に整理していきます。
がんの訪問診療でできること ― 在宅緩和ケアの具体例 ―
※以下は一般的な例です。実際にできることは医療機関の体制・地域資源・病状により異なります。
痛みなど症状緩和の相談と調整
・痛みの評価(強さ、性質、増悪因子、日内変動など)
・鎮痛薬の調整(効果と副作用のバランスを見ながら)
・吐き気、便秘、食欲低下、不眠などのつらさの相談
薬の管理・調整(「飲みにくい」「飲み忘れる」も相談)
・薬の使い方の整理(お薬手帳などで共有)
・必要に応じて薬局や訪問看護と連携し、負担を減らす工夫を検討
必要に応じた処置・医療機器の相談
点滴や医療機器の管理などは、状態と体制により対応範囲が変わります。可能・不可能を早めに確認し、代替案も含めて相談します。
訪問診療の始め方は「まず相談」から
受診目安(例)
・通院が負担になってきた
・痛みやつらさの波があり、自宅での調整が必要になってきた
・家族の支えが必要、または不安が大きい
・終末期の在宅療養も含め、今後の選択肢を整理したい
相談先(例)
・現在通っている病院の相談窓口
・主治医、地域連携部門
・当院(訪問診療)へ直接のご相談
台東区・浅草橋で「がんの在宅療養」を進めるポイント(当院の体制)
在宅療養中、最も不安になりやすいのは「病院がやっていない夜中や休日に容態が急変した時」です。
当院は「機能強化型在宅療養支援診療所」として、24時間365日連絡を受け付ける体制を整えています
当院は、厚生労働省の施設基準に基づく「機能強化型在宅療養支援診療所」として、24時間の連絡体制等を備えた在宅医療を提供しています。
日中(定期訪問)
月2回などのスケジュールを基本に、医師がご自宅へ訪問し、診察・必要な検査・お薬の処方を行います。
※訪問回数や内容は病状やご希望により調整いたします。
夜間・休日(緊急対応)
契約患者様専用の「24時間緊急連絡先」をお渡しします。
転倒、発熱が続く、痛みが急に強くなった、息苦しさが増した等の際は、まずお電話ください。状況に応じて、当番の医師・看護師が電話での指示を行い、必要に応じて緊急往診、または連携病院への救急搬送の調整を行うことがあります。
費用の目安と保険(見通しを立てるために)
訪問診療は保険診療で、自己負担割合や医療内容、訪問回数、算定状況で費用が変わります。
初回相談では、次の点を確認していただくと見通しが立てやすくなります。
・自己負担割合
・訪問頻度の目安
・夜間休日の連絡〜対応の流れ
・訪問看護の併用の有無
・費用が変動しやすい項目(検査・処置など)
まとめ
・緩和ケアは、病院だけでなく在宅(自宅)での生活を支える選択肢の一つです。
・痛みの調整は、「我慢する」よりも「どんな痛みか」を具体的に共有していただくことで、より適切な調整につながりやすくなります。
・当院では、機能強化型在宅療養支援診療所として24時間365日連絡体制を整え、在宅療養を支える体制づくりに取り組んでいます。
・「通院が難しい」「在宅で過ごしたい」「夜間・休日が不安」などがあれば、まずは当院へご相談ください。
